ငှက်ဖျားရောဂါ ကူးစက်ဖြစ်ပွားမှု ဆက်လက်လျော့ကျနေသော်လည်း မြန်မာနှင့် အိမ်နီးချင်းနိုင်ငံများမှာမူ ငှက်ဖျားအန္တရာယ်ရှိ ခြင်များ ပေါက်ဖွားရာဖြစ်နေဆဲပင်။
ဂျာရတ် ဒေါင်းနင်း ရေးသားသည်။
မြန်မာနိုင်ငံတွင် ငှက်ဖျားရောဂါမှာ အသံတိတ် အန္တရာယ်ပေးလျက်ရှိသည်။ အရှေ့တောင်အာရှတွင်လည်း ငှက်ဖျားဖြစ်ပွားမှုနှုန်း အမြင့်ဆုံးနိုင်ငံများအနက်မှ တစ်နိုင်ငံ ဖြစ်နေသည်။ သို့သော်လည်း ငှက်ဖျားရောဂါမှာ လူများပြည့်ကျပ်နေသည့် ဆေးခန်းများတွင်မူ ပေါ်လွင်ခဲသည်။ သေချာသည်က အာဖရိက ဆာဟာရအောက်ပိုင်းမှာကဲ့သို့ ရောဂါကြောင့် သန်းပေါင်းများစွာ သေဆုံးမှုမျိုး မရှိခြင်းဖြစ်သည်။
မျက်စိလျှမ်းခံနေရသည့် လူများကြားတွင် ငှက်ဖျားရောဂါ အခြေအနေက တဖြည်းဖြည်း ဆိုးရွားနေပါသည်။ တရားမဝင် သစ်ခုတ်စခန်းများ၊ ကျူးကျော်စိုက်ပျိုးမွေးမြူရေးခြံများနှင့် ဝေးမြေရပ်ခြား စစ်စခန်းများ၌ ရှိနေသူများ ဖြစ်ကြသည်။ တဖန် ငှက်ဖျားပိုးက ကမ္ဘာကို ပျံ့နှံ့နိုင်အားကောင်းသည့် မျိုးဗီဇသစ်အဖြစ် အသွင်ပြောင်းသွားပြီး နောက်ဆုံးပေါ် အထိရောက်ဆုံးဆေးဝါးများကိုပင် ခံနိုင်ရည်ရှိလာသည်။
နောက်ဆုံးဆယ်စုနှစ်များတွင် ငှက်ဖျားပိုးသစ် ကူးစက်မှုမှာ လျော့ကျနေပြီး ၂၀၁၂ နောက်ပိုင်း ငှက်ဖျားကပ်ပါးပိုး ဖြစ်ပွားမှုမှာ ၄၉ ရာခိုင်နှုန်း လျော့ကျခဲ့ပြီး ငှက်ဖျားရောဂါ ဖြစ်ပွားမှုမှာ ၆၂ ရာခိုင်နှုန်း လျော့ကျခဲ့ကြောင်း မြန်မာနိုင်ငံ အမျိုးသား ငှက်ဖျားထိန်းချုပ်ရေး အစီအစဉ် Myanmar’s National Malaria Control Programme က အစီရင်ခံခဲ့သည်။ သို့ရာတွင် မဟာမဲခေါင်ဒေသမှာ ဆေးယဉ်ပါး ငှက်ဖျားပိုးများ ပေါက်ဖွားရာဒေသအဖြစ် ကျော်ကြားနေဆဲဖြစ်သည်။
၂၀၁၅ က ငှက်ဖျားရောဂါ ဖြစ်ပွားသူ ၂၅၀,၀၀၀ ခန့် ရှိခဲ့သည့် မြန်မာနိုင်ငံသည် ဆေးယဉ်ပါး ငှက်ဖျားရောဂါ ဖြစ်ပွားမှုနှုန်း မြင့်တက်လာမှုတွင် ယခုအခါ ကမ္ဘောဒီးယားနှင့် အပြိုင်အဆိုင် ဖြစ်လာသည်။ ကုလသမဂ္ဂ၏ ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့က အင်အားအကြီးမားဆုံး ငှက်ဖျားတိုက်ဖျက်ရေးဆေးများကိုပင် ခံနိုင်စွမ်းရှိသော ငှက်ဖျားမျိုးဗီဇများကို ယုံကြည်လောက်သော အထောက်အထားအရ တနင်္သာရီနှင့် ပဲခူးတိုင်းဒေသကြီး၊ မွန်၊ ကရင်၊ ကယားနှင့် ရှမ်းပြည်နယ်တောင်ပိုင်းတို့တွင် တွေ့ရှိရကြောင်း ထုတ်ပြန်ထားသည်။
“မဟာမဲခေါင်ဒေသမှာ တနည်းနည်းနဲ့ ဆေးကိုခုခံနိုင်မှုအား ဖြစ်ပေါ်နေပါတယ်။ အဲဒီရောဂါလက္ခဏာနဲ့ သူ့ဇာစ်မြစ်ကို ကျွန်မတို့ တကယ်နားမလည်ပါဘူး” ဟု Myanmar Health and Development Consortium မှ မန်နေဂျင်းဒါရိုက်တာ ဒေါ်စန္ဒီလွင်က ပြောသည်။ ၎င်းသည် ယခင်က Global Fund to Fight AIDS, Tuberculosis and Malaria တွင်လည်း လုပ်ကိုင်ဖူးသည်။
၁၉၅၀ ပြည့်လွန်နှစ်များနှင့် ၁၉၆၀ ပြည့်လွန်နှစ်များက ငှက်ဖျားဆေး ကလိုရိုကွင်းကို ခံနိုင်ရည်ရှိသော ပထမဆုံး ငှက်ဖျားပိုး မျိုးဗီဇသည် အရှေ့တောင်အာရှတွင် ပေါ်လာခဲ့သည်ဟု ဒေါ်စန္ဒီလွင်က ပြောသည်။ ယင်းနောက် ယင်းပိုးဗီဇက အာဖရိကနှင့် တောင်အမေရိကသို့ ပျံ့နှံ့သွားခဲ့သည်။ ရလဒ်မှာ အတွေ့ရ အများဆုံးနှင့် အပြင်းထန်ဆုံး ငှက်ဖျားမျိုးဗီဇ Plasmodium falciparum ကို ရပ်တန့်ပစ်ရေးတွင် တစ်ခါက နေရာတကာမှာ တွေ့ခဲ့ရသည့် ဆေးမှာ အစွမ်းမဲ့သွားတော့သည်။
P. falciparum အတွက် အကောင်းဆုံး ကုသမှုအဖြစ် အာတီမီဆီနင် ပေါင်းစည်းကုထုံး artemisinin combination therapy (ACT) ကို ယခုအသုံးပြုလျက်ရှိသည်။ အာတီမီဆီနင်ကို တွေ့ရှိမှုက ထူးခြားကောင်းမွန်သဖြင့် တွေ့ရှိခဲ့သည့် တရုတ်သိပ္ပံပညာရှင် ယိုယိုတူးမှာ ၂၀၁၅ ခုနှစ်အတွက် ဆေးပညာနိုဘယ်ဆုကို ပူးတွဲချီးမြင့်ခံခဲ့ရသည်။ ယခုအခါ ပိုက်ပါရာကွင်းကဲ့သို့ ဆေးများနှင့် ပေါင်းစပ်အသုံးပြုလျက်ရှိပြီး ကမ္ဘာတစ်ဝန်း ငှက်ဖျားကို ထိရောက်စွာ ကိုင်တွယ်နေပြီဖြစ်သည်။
သို့သော်လည်း ACT တွင် အားနည်းချက်ကြီး တစ်ခုရှိနေသည်ဟု ဒေါ်စန္ဒီလွင်က ရှင်းပြသည်။ “ဒုတိယနည်းလမ်း ကာကွယ်မှု မရှိပါဘူး” ဟု ၎င်းက ဆိုသည်။ တနည်းအားဖြင့် အာတီမီဆီနင် အခြေပြုကုထုံးများက ကလိုရိုကွင်းနည်းလမ်းအတိုင်း လိုက်လျှင် ထိရောက်သည့် အခြားရွေးချယ်စရာမရှိဟု ဆိုခြင်းဖြစ်သည်။
ထို့ကြောင့် ACT ဆေးကိုယဉ်ပါးသော ပထမဆုံးငှက်ဖျား မျိုးဗီဇများသည် ထိုင်း-ကမ္ဘောဒီးယားနယ်စပ်တွင် စတင်ပေါ်လာခဲ့သည့်အခါ အရှေ့တောင်အာရှသည် နိုင်ငံတကာ ငှက်ဖျားတိုက်ဖျက်ရေး ဆေးပညာဆိုင်ရာ အားစိုက်ကြိုးပမ်းမှုအတွက် စတင်ရာနယ်မြေ ဖြစ်လာခဲ့သည်။
၂၀၁၄ က အာတီမီဆီနင်ဆေး ယဉ်ပါးမှုကို အရေးပေါ်တုံ့ပြန်မှု (Emergency Response to Artemisinin Resistance) အစီအစဉ်ကို Global Fun က စတင်ဆောင်ရွက်ခဲ့ပြီး မြန်မာ၊ ထိုင်း၊ ဗီယက်နမ်၊ လာအိုနှင့် ကမ္ဘောဒီးယားနိုင်ငံတို့တွင် ဆေးယဉ်ပါး ငှက်ဖျားရောဂါကို အရေးပေါ်ထိန်းချုပ်ရေးဆောင်ရွက်ချက်များအတွက် အမေရိကန်ဒေါ်လာ ၁၂၄ သန်းချပေးခဲ့ရာ ဒေသတစ်ခုအတွက် မကြုံစဖူး များပြားလှသည့် ပမာဏဖြစ်သည်။
မဲခေါင်ဒေသမှာ ငှက်ဖျားမျိုးဗီဇသစ်များ ပေါက်ဖွားရာ နယ်မြေဖြစ်ရခြင်းတွင် လူများ လှည့်လည်သွားလာနေခြင်းကလည်း တစ်စိတ်တစ်ပိုင်း ပါဝင်နေသည်။
မြန်မာနှင့် ထိုင်းနိုင်ငံတို့မှ လုပ်သား ၁၀၀,၀၀၀ ကျော်သည် ၁၉၈၈ မှ ၁၉၉၂ အတွင်းက ကမ္ဘောဒီးယား၏ အနောက်ပိုင်း ပိုင်လင်းပြည်နယ်သို့ ပတ္တမြားရှာဖွေရန် ဝင်ရောက်ခဲ့ကြသည်။
အလုပ်သမားများ အိမ်ပြန်သွားသောအခါ ငှက်ဖျားလည်း ၎င်းတို့နှင့်အတူ ပါသွားခဲ့သည်ဟု ကမ္ဘာ့ကျန်းမာရေးအဖွဲ့၏ Malaria in the Greater Mekong Subregion အစီရင်ခံစာတွင် ဖော်ပြခဲ့သည်။ ထိုင်း-မြန်မာ နယ်စပ် တက်ခ်ဒေသရှိ ဆေးရုံ-ဆေးခန်းများ၏ ခန့်မှန်းချက်အရ လုပ်သားများ ကူးစက်ခံရမှု၏ ၈၀ ရာခိုင်နှုန်းမှာ ကမ္ဘောဒီးယားတွင် စတင်ခဲ့ကြောင်း သိရသည်။
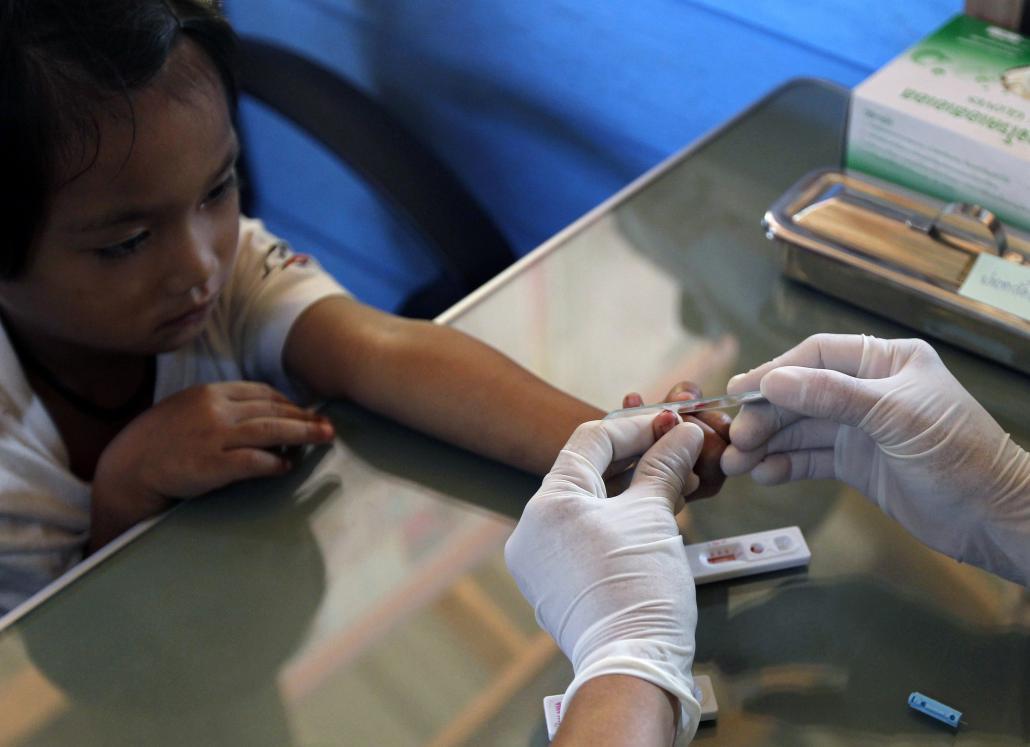
၂၀၁၂ ခုနှစ် အောက်တိုဘာလအတွင်းက မြန်မာနယ်စပ်မှ ၁၀ ကီလိုမီတာခန့်အကွာရှိ ကန်ချနာဘူရိပြည်နယ်၊ ထိုင်းမြွန်ရွာ၌ တိုင်းရင်းသား ကရင်ကလေးမငယ်တစ်ဦး ငှက်ဖျားပိုးရှိမရှိ စမ်းသပ်နေစဉ်။ ဓာတ်ပုံ – အီးပီအေ
ယနေ့အထိ တက်ခ်ဒေသတွင် ဒုက္ခသည် ထောင်ပေါင်းများစွာနှင့် မြန်မာရွှေ့ပြောင်းလုပ်သား သောင်းချီရှိနေပြီး အများအပြားမှာ နယ်စပ်ဖြတ်ကျော်ဝင်ရောက်ခြင်းဖြစ်ရာ တရားဝင်မဟုတ်ပေ။ သို့သော်လည်း ရွှေ့ပြောင်းလုပ်သားများတွင်သာမက စစ်သားများလည်း ငှက်ဖျားကူးစက်ခံရသည်ဟု ဒေါ်စန္ဒီလွင်က ပြောသည်။
“စစ်သားတွေက တောထဲမှာ အချိန်အကြာကြီး နေရတယ်။ နိုင်ငံတော် အကြီးအကဲတွေကတော့ ငှက်ဖျားကို အမြစ်ဖြတ်မယ်လို့ ပြောနေကြတာပဲ။ တကယ်တမ်းကျတော့ သူတို့စစ်တပ်အတွက် ခြင်ထောင်နဲ့ ဆေးဝါးတောင် မပေးပါဘူး” ဟု ၎င်းက ဆိုသည်။
သွားလာလှုပ်ရှားနေသူတွေအပြင် တောထဲမှာ နေထိုင်လုပ်ကိုင်နေကြသူတွေလည်း ရှိသည်။ ကျန်းမာရေး စောင့်ရှောက်မှုပညာရှင်များအတွက်မူ ယင်းကဲ့သို့ တောထဲဝင်ရန်မှာ အလွန်တရာ ခက်ခဲလျက်ရှိသည်။
“ဒီဒေသက ငှက်ဖျားရောဂါရှိတဲ့ နောက်ဆုံးလူဟာ သစ်တောအနီးမှာနေပြီး တရားမဝင်တာ တစ်ခုခုလုပ်ဆောင်သူ၊ လူနည်းစုထဲက စာမတတ်သူ၊ ဆင်းရဲတဲ့သူ ဖြစ်လိမ့်မယ်” ဟု ဒေသဆိုင်ရာ အာတီမီဆီနင် ဆေးယဉ်ပါးအစီအစဉ် ဦးဆောင်ကော်မတီမှ မစ္စတာ လူးဝစ်စ်ဒါဂါမာက ပြောသည်။
“ဒါဆိုရင် အဲဒီလူဆီ ဘယ်လိုရောက်အောင် သွားမလဲ၊ နောက်ပြီး သူတို့ထဲက လူထောင်ပေါင်းများစွာဆီ ဘယ်လိုရောက်အောင်သွားမလဲ”
ငှက်ဖျားအဖြစ်ပွားဆုံးသူများတွင် တရားမဝင် တောကောင်ဖမ်းဆီးသတ်ဖြတ်သူများ၊ တရားမဝင် သစ်ခုတ်သူများ၊ ဝေးလံခေါင်ဖျားအရပ်မှ လယ်သမားများ ပါဝင်ကြပြီး ယင်းတို့အနက် အများအပြားမှာ တောနက်ထဲ၌ တစ်ခါတစ်ရံ လနှင့်ချီပြီး နေလေ့ရှိသည်။ ယင်းကဲ့သို့သောသူများမှာ ပြည်သူ့ကျန်းမာရေးစနစ်ကို သတိထားလေ့ရှိပြီး ကိုယ့်ဘာသာကိုယ် ကုသလေ့ရှိသည်။ “သူတို့အနေနဲ့က ပြည်သူ့ဆေးရုံ တစ်ရုံရုံဆီ အပြေးသွားဖို့က မဖြစ်နိုင်ပါဘူး” ဟု ဒါဂါမာက ပြောသည်။
၎င်းတို့က ဆေးကို အလွန်နောက်ကျမှ သောက်လေ့ရှိကာ ဆေးပတ်မလည်မီ ဆေးကို ရပ်ပစ်တတ်သည်။ ယင်းသို့ဖြစ်ရခြင်းမှာ သက်သာပြီဟု ခံစားရသောကြောင့်လည်းကောင်း၊ လုံလောက်သောဆေးမရှိခြင်းကြောင့် လည်းကောင်း ဖြစ်နိုင်သည်။ ထိုအပြုအမူက ဆေးယဉ်ပါး ကပ်ပါးပိုးများကို ရှင်သန်စေရန် အထောက်အကူပြုလျက်ရှိသည်။
ထို့အပြင် အားအနည်းဆုံး ထိခိုက်ခံရဆုံးသူများကို အစိုးရက မျက်စိအလျှမ်းဆုံးလည်း ဖြစ်နိုင်သည်။ “တရားမဝင် ရွှေ့ပြောင်းလုပ်သားတွေအကြောင်း ပြောတဲ့အခါ ဒီမှာက မရေရာသေးတဲ့ နိုင်ငံရေးပြဿနာ ကြီးကြီးမားမားတွေကလည်း ရှိနေပါတယ်” ဟု ၎င်းက ဆိုသည်။
ယင်းသို့ဆိုသဖြင့် မြန်မာအစိုးရက ကျေးလက်ဒေသတွင် ငှက်ဖျားတိုက်ဖျက်ရေးပိုင်း၌ တက်ကြွမှုမရှိဟု မဆိုလိုချေ။ အစိုးရသည် မြို့တိုင်းတွင် ငှက်ဖျားတိုက်ဖျက်ရေးလုပ်ငန်းများအတွက် အတော်အတန် ကြီးမားသည့် အရင်းအမြစ်များ သုံးစွဲထားသည်ဟု Myanmar Council of Churches Malaria Prevention (MCCMP) ၏ စီမံကိန်းမန်နေဂျာ ဒေါက်တာခင်မောင်ဝင်းက ပြောသည်။
ဝေးလံဒေသများမှ ပြည်သူများကို တန်းတူကျန်းမာရေး စောင့်ရှောက်မှုပေးရာတွင် ချောမောစေရန် အင်စတီကျူးရှင်း အရင်းအမြစ်များအစား MCCMP ကဲ့သို့ အဖွဲ့အစည်းများနှင့် တွဲဖက်ပြီး ချင်းပြည်နယ်၊ ကချင်ပြည်နယ်နှင့် စစ်ကိုင်းတိုင်းဒေသကြီးအချို့တွင် လုပ်ငန်းဆောင်ရွက်နေသော MCCMP သည် ဝေးလံဒေသမှ ကျေးရွာသားများအား ၎င်းတို့၏ လူအဖွဲ့အစည်းကို ပြန်လည်ပညာပေးရန်နှင့် ငှက်ဖျားကူးစက်မှုရှိမရှိ စစ်ဆေးရန် ဆန္ဒပြုသူများကို လေ့ကျင့်ပေးလျက်ရှိသည်။
ငှက်ဖျားရောဂါလက္ခဏာ အမြန်ဖော်ထုတ်စမ်းသပ်မှုများ(RDT) မှာ အလွန်ရိုးရှင်းသဖြင့် ပညာမတတ်သူတစ်ဦးကပင် စမ်းသပ်ပေးနိုင်သည်ဟု ဒေါက်တာ ခင်မောင်ဝင်းက ဆိုသည်။ ငှက်ဖျားဖြစ်ပွားပုံ၊ စနစ်တကျ မည်သို့ကုသမှု ခံယူပုံ၊ ရမ်းကုဆရာများနှင့် မကုသင့်ပုံတို့ကို ဆန္ဒအလျောက် သင်တန်းတက်ထားသူများက မိမိတို့ လူ့အသိုင်းအဝိုင်းကို ပညာပေးနိုင်ကြောင်းလည်း ၎င်းက ရှင်းပြသည်။
MCCMP အဖွဲ့သည် ၁၀ ရာခိုင်နှုန်းအောက် လျော့နည်းစေရန် ၂၀၀၇ တွင် ယင်း၏လုပ်ငန်းများ စတင်ချိန်က အဖွဲ့၏စမ်းသပ်မှုအရ ငှက်ဖျားတွေ့ရှိနှုန်းမှာ ၅၀ ရာခိုင်နှုန်းမှနေ၍ လျော့ကျနေပြီဟု ဆိုသည်။
ငှက်ဖျားမျိုးဗီဇသစ်များအတွက် အန္တရာယ် အလွန်ကြီးသော ဒေသများတွင် ဒေါက်တာ ခင်မောင်ဝင်း၏အဖွဲ့က အလုပ်မလုပ်ချေ။ သို့ရာတွင် ယင်းအဖွဲ့၏ လုပ်ဆောင်ချက်က မြန်မာနိုင်ငံ၏ ကျေးလက်ဒေသတွင် ငှက်ဖျားတိုက်ဖျက်ရေးမှာ လွန်စွာခက်ခဲနိုင်ကြောင်း ဖော်ပြလျက်ရှိသည်။ လုပ်ငန်းကာလ ၁၀ နှစ် ကြာပြီးသည့်နောက်တွင်ပင် ကျေးရွာအချို့သို့ ရောက်နိုင်ဖွယ်မရှိပေ။ ယင်းနေရာများက အနီးဆုံးမြို့မှ ကီလိုမီတာ ၃၀ အောက် ရှိကောင်းရှိနိုင်သည်။ သို့သော်လည်း ဆိုင်ကယ်ဖြင့် မသွားနိုင်ချေ။
အဆိုပါနေရာများတွင် လူများက ငှက်ပျောသီးစားပါက၊ စမ်းရေသောက်ပါက၊ တခါတလေ တောထဲသွားပါက ငှက်ဖျားရောဂါ ရနိုင်သည်ဟု ထင်နေဆဲဖြစ်ပြီး နတ်များကလည်း ရောဂါရအောင် လုပ်နိုင်သည်ဟု ယုံကြည်နေကြဆဲပင် ဖြစ်သည်ဟု ဒေါက်တာ ခင်မောင်ဝင်းက ပြောသည်။
“ဒါကြောင့် ခင်ဗျားဖျားရင် နတ်တင်ရတယ်။ ဒါက အစဉ်အလာပဲ” ဟု ၎င်းက ဆိုသည်။
ကုသမှုခံယူကြလျှင်လည်း ရမ်းကုများထံ၌သာ ကုသလေ့ရှိပြီး ရမ်းကုများက မှားယွင်းသော ဆေးများပေးခြင်း၊ သို့မဟုတ် ဆေးတိုက်ခြင်းတို့ ပြုလုပ်သည်ဟု ဒေါက်တာ ခင်မောင်ဝင်းက ပြောသည်။
မြန်မာနိုင်ငံ၏ နေရာအချို့တွင် ငှက်ဖျားမျိုးဗီဇသစ်များ ဖြစ်ပေါ်မှုကို ဆယ်နှစ်ကြာအောင် တိုက်ဖျက်ရမည်ကို ၎င်းက မစိုးရိမ်ပေ။ ငှက်ဖျားက အချို့ဆေးဝါးများကို ပြီးကောင်းပြီးနိုင်သော်လည်း ပညာမတတ်သူများပင် ရောဂါကို ရှာဖွေဖော်ထုတ် ကုသကာ နောက်ဆုံး၌ ရောဂါကို ထိန်းချုပ်နိုင်လာမည်ဖြစ်သည်။
၎င်းနှင့် တွဲဖက်လုပ်ဆောင်သည့် လူ့အသိုင်းအဝိုင်းများကမူ စိုးရိမ်မှုမရှိဟု ဆိုသည်။ ရောဂါကို တိုက်ဖျက်ရန် လုံလောက်သော ဆေးဝါးနှင့် အာတီမီဆီနင် ပေါင်းစပ်ကုထုံးများနှင့်အတူ ဆရာဝန်များ၊ လုပ်အားပေးများ လုံလောက်စွာ ရှိနေသည်။ တဖန် ဆေးဝါးများကလည်း အာနိသင် ရှိနေကြသည်။ အနည်းဆုံးတော့ အခုချိန်ထိပင် ဖြစ်သည်။
အောင်ကျော်ဦး ဘာသာပြန်သည်။







